Что такое микоз стоп? Причины возникновения, диагностику и методы лечения разберем в статье доктора Янец О. Е., дерматолога со стажем в 15 лет.


Определение болезни. Причины заболевания
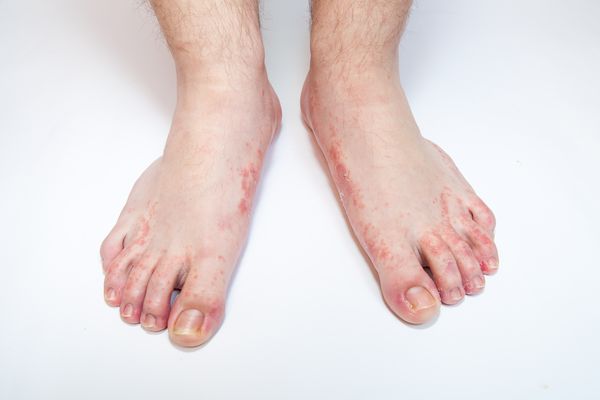
Микоз стоп (дерматофития, Tinea pedis ) — заболевание кожи стоп, которое вызвано патогенными или условно-патогенными грибами. Изменения кожи на стопах характеризуются шелушением, которое сопровождается зудом. При тяжёлых поражениях на фоне красной и отёчной кожи появляются эрозии, глубокие трещины на подошвах и в межпальцевых промежутках, которые сопровождаются болью и затрудняют ходьбу.
Шифр по Международной классификации болезней 10-го пересмотра (МКБ-10) — В35.3.
Факторы риска микоза стоп:
Заражение при микозе стоп может происходить непосредственно от больного человека, а также возможна передача контактно-бытовым путём (в бассейне, бане, в спортивном зале, через обувь, полотенца, коврики и т. д.).
Симптомы микоза стоп
Основные симптомы микоза стоп:

Первые признаки микоза стоп проявляются в виде зуда и жжения в межпальцевых складках стоп, кожа начинает шелушиться, трескаться, краснеть, появляются признаки отёка и воспаления. Могут развиваться осложнения в виде опрелости и экземы кожи.
Разновидности микоза стоп:

Патогенез микоза стоп
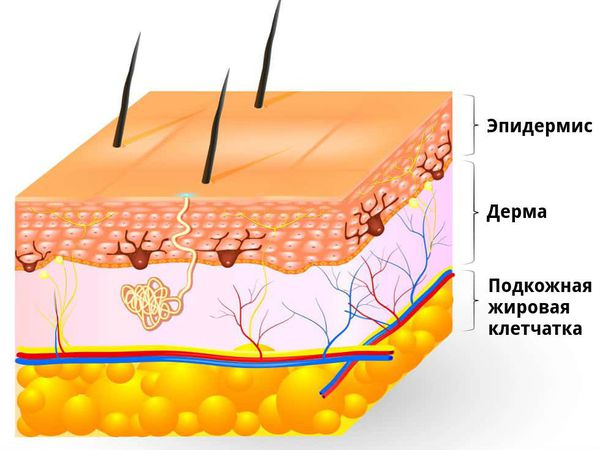
Кожа — самый большой орган в организме человека, составляющий 15 % от общей массы тела. Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, а также участвует в терморегуляции. Кожа состоит из трёх слоёв: эпидермиса, дермы и подкожной жировой клетчатки.
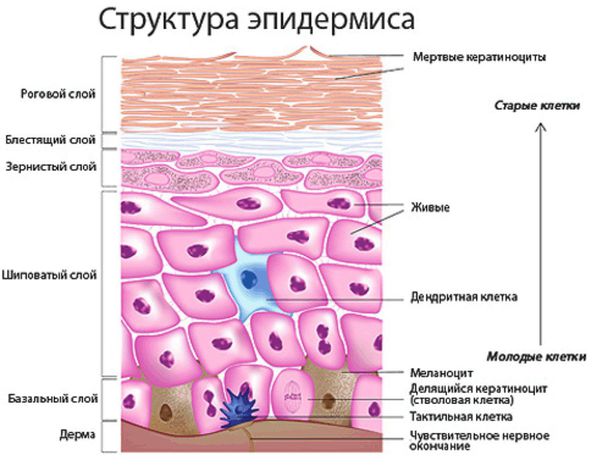
Эпидермис (наружный слой кожи) — главный барьер на пути проникновения грибов в кожу. Он представляет собой многослойный плоский ороговевающий эпителий, который, в свою очередь, состоит из пяти слоёв и осуществляет функцию барьера. Кератиноциты — это основные клетки эпидермиса. Они содержат белок кератин, который создаёт наружный слой кожи и придаёт ей упругость и прочность. Ороговевшие клетки эпидермиса постоянно отшелушиваются.
Классификация и стадии развития микоза стоп
Классификация в зависимости от возбудителя:
Классификация по МКБ-10
Классификация по локализации:
Классификация по клинике:
Классификация по клинике очень удобна с практической точки зрения для определения дальнейшей тактики лечения и наблюдения за пациентом.
Осложнения микоза стоп

Диагностика микоза стоп
При назначении системной противогрибковой терапии рекомендуется провести биохимическое исследование крови для определения уровня билирубина, АСТ и АЛТ в связи с необходимостью контроля функции печени и желчевыводящих путей, а также для профилактики возможных осложнений.
Дифференциальная диагностика микоза стоп:
Лечение микоза стоп
Лечение должно проводиться под контролем врача-дерматолога.
Перед тем, как приступить к терапии заболевания, дерматолог выбирает между возможными вариантами лечения. В большинстве случаев назначаются препараты для местного использования. В основу лечения входит использование антимикотических средств, имеющих разноплановое воздействие. Также используются средства, стимулирующие циркуляцию крови, и медикаменты, позволяющие устранить основные симптомы [5] :
Наличие грибка говорит о снижении иммунитета, а повреждённая микозом кожа практически не выполняет защитную функцию. Таким образом, создаются все условия для присоединения сопутствующей бактериальной инфекции.
Благоприятной средой для развития грибковой инфекции на коже стоп является влажная среда, поэтому нужно стараться, чтобы кожа ног всегда оставалась сухой. Для этого каждый вечер необходимо мыть стопы с мылом и вытирать кожу одноразовым бумажным полотенцем, обращая особое внимание на пространство между пальцами.
Прогноз. Профилактика
Прогноз при кожных микозах во многом зависит от того, на какой стадии заболевания было начато лечения. Поэтому, заметив изменения на коже, нужно не откладывать визит к врачу. При своевременном и правильном лечении микоза стоп прогноз благоприятный: происходит полное излечение от грибковой инфекции, пациент выздоравливает.
При отсутствии лечения грибок может привести к осложнениям, которые не только деформируют форму ногтей, но и влияют на состояние организма в целом.
Профилактика грибковой инфекции:
1. Общественная профилактика подразумевает обработку мест общественного пользования: бань, саун, бассейнов, душевых. Дезинфекции должны подвергаться полы, инвентарь, а также предметы обихода. Персонал и лица, часто посещающие общественные бани, сауны и т. д. должны проходить регулярные профилактические осмотры.
2. Первичная личная профилактика:
3. Вторичная личная профилактика:
Сквамозная эпидермофития
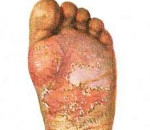
Сквамозная эпидермофития – одна из форм грибкового поражения ладоней или стоп, вызываемая грибком Trichophyton mentagrophytes и характеризующаяся умеренным воспалением с признаками гиперкератоза. Симптомами этого заболевания являются образование на коже стоп или ладоней бляшек размером 1-4 сантиметра, гиперкератоз и умеренный зуд. В некоторых случаях бляшки могут отсутствовать, единственными проявлениями патологии выступают зуд и шелушение. Диагностика сквамозной эпидермофитии основывается на результатах дерматологического осмотра и микроскопического изучения соскобов с очагов поражения. Лечение заболевания проводится аналогично терапии других микозов стоп или ладоней, но имеет выраженную этапность.
Общие сведения
Сквамозная эпидермофития (сквамозно-гиперкератотическая эпидермофития) – разновидность ладонно-стопного дерматомикоза, при которой наблюдаются нарушение процессов ороговения кожи в виде шелушения и гиперкератоза. Само по себе заражение Trichophyton mentagrophytes кожи стоп и (в меньшей степени) ладоней является очень распространенным состоянием, наблюдающимся у огромного количества людей по всей планете. При этом доля именно сквамозной эпидермофитии в общей структуре данного заболевания точно неизвестна, выяснение осложняется еще и тем, что различные формы патологии (включая сквамозно-гиперкератотическую) могут переходить друг в друга. Данный тип стопного микоза считается в дерматологии наиболее контагиозным, так как на обильно выделяющихся чешуйках кожи длительное время может сохраняться возбудитель, что увеличивает вероятность заражения других лиц. Заразность сквамозной эпидермофитии значительно повышается при стертых формах заболевания, когда выраженных клинических симптомов не наблюдается, и больной может, сам того не зная, инфицировать огромное количество людей.

Причины сквамозной эпидермофитии
Как уже было сказано выше, причиной сквамозной эпидермофитии является заражение кожи микроскопическим сапрофитным грибком Trichophyton mentagrophytes, который внедряется через микроповреждения тканей. Инфицирование обычно происходит при ношении обуви больного, в местах общественного пользования с повышенной температурой и влажностью (бани, сауны, бассейны). В некоторых случаях грибок может жить на поверхности кожи на протяжении многих лет в составе сапрофитной флоры, не вызывая заболевания, но при появлении провоцирующих факторов (ношение неудобной обуви, снижение иммунитета, нарушение микроциркуляции в тканях кожи) приводить к выраженным клиническим проявлениям.
Сквамозная эпидермофития редко развивается в результате первичного заражения грибком, обычно ей предшествует другая форма патологии, например, дисгидротическая или эпидермофития ногтей. Причины, по которым в ходе жизнедеятельности грибка развивается гиперкератотическая реакция кожи, достоверно неизвестны – дерматологи предполагают, что свою роль играют реактивность организма, уровень метаболизма и микроциркуляции в тканях кожи, генетические факторы. Нарушение процессов ороговения при сквамозной эпидермофитии отражается на подходах к лечению данного микоза, так как значительная доля возбудителя защищена утолщенным роговым слоем как от системно используемых противогрибковых препаратов, так и от наружно применяемых средств.
Симптомы сквамозной эпидермофитии
В подавляющем большинстве случаев сквамозная эпидермофития развивается на коже стоп – описаны случаи ее возникновения на ладонях, но некоторые исследователи полагают, что такая форма возможна только на фоне выраженного иммунодефицита. Обычно поражаются подошвы и боковые поверхности стоп, развитию заболевания могут предшествовать другие формы микозов – поражение ногтей, иные типы эпидермофитии. Собственно очаг поражения выглядит как бляшка неправильной формы красноватого, реже багрового цвета, не возвышающаяся над окружающей кожей. Поверхность элемента покрыта крупными грязно-серыми чешуйками. При длительно протекающих случаях сквамозной эпидермофитии вокруг очагов формируются выраженные гиперкератотические наслоения. Субъективные симптомы на этом этапе обычно ограничиваются умеренным зудом и иногда болезненностью.
Гиперкератоз значительно ухудшает эластические свойства кожи, поэтому вокруг очагов микоза нередко формируются болезненные трещины, которые могут стать входными воротами для вторичной инфекции. Течение сквамозной эпидермофитии очень длительное, порой занимает многие месяцы и годы. Иногда данная разновидность заболевания трансформируется в дисгидротическую эпидермофитию. Самопроизвольно или на фоне недостаточного лечения сквамозно-гиперкератотическая форма микоза может переходить в стертую, которая проявляется преходящим зудом и шелушением кожи. Сквамозная эпидермофития такого типа наиболее опасна в плане заразности больного. Иногда к симптомам этого состояния присоединяются проявления заболеваний, провоцирующих микоз кожи стопы, – сахарного диабета, трофических нарушений, плоскостопия и ряда других.
Диагностика сквамозной эпидермофитии
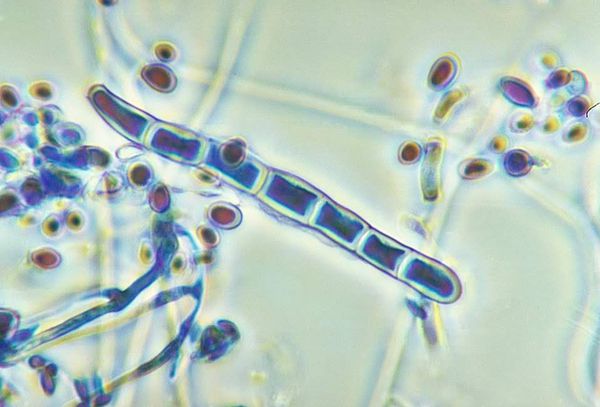
Соскоб и его последующая микроскопия осуществляются микологом или дерматологом для подтверждения диагноза микоза и последующих более точных методов диагностики. При микроскопии в случае наличия сквамозной эпидермофитии помимо клеток эпителия и ороговевших чешуек определяются нити мицелия или споры грибка. Однако точная идентификация типа или вида возбудителя при этом практически невозможна, поэтому для дифференциального диагноза эпидермофитии от других микозов (кокцидиомикоза, трихофитии, кандидоза) применяют метод посева соскоба на селективные питательные среды. Дифференциальную диагностику сквамозной эпидермофитии, помимо других микозов, следует производить также с псориазом и некоторыми типами лишая.
Лечение сквамозной эпидермофитии
Особенностью лечения сквамозной эпидермофитии является его проведение в несколько этапов, поскольку простое использование противогрибковых средств, как системных, так и местных, неспособно уничтожить возбудителя. Первоначально необходимо уменьшить выраженность гиперкератоза и его наслоений, так как грибок может располагаться среди роговых масс, будучи надежно защищен от кровотока (то есть, от системно использующихся препаратов) и от местно назначаемых лекарств. Для устранения роговых наслоений при сквамозной эпидермофитии применяют компрессы из растворов молочной, салициловой или фруктовой кислот, механическое удаление. После этого можно приступать к этиотропной (противогрибковой) терапии заболевания.
В ряде случаев лечение сквамозной эпидермофитии может быть ограничено длительным (до 6-ти недель) назначением местных противогрибковых препаратов – фунгицидных мазей и растворов (тербинафин, клотримазол), регулярными ножными ваннами, поддержанием гигиены кожи стоп. При рецидиве после ранее проведенного местного лечения или при тяжелом течении заболевания могут использоваться системно действующие противогрибковые средства. В тех случаях, когда сквамозная эпидермофития осложняется вторичной инфекцией, в программу терапии могут быть добавлены антибиотики из группы пенициллинов или макролидов.
Прогноз и профилактика сквамозной эпидермофитии
Сквамозная эпидермофития характеризуется длительным течением и склонностью к частому рецидивированию, однако прогноз относительно выздоровления при правильном и упорном лечении обычно благоприятный. Для того чтобы снизить вероятность рецидива, помимо вышеуказанных терапевтических мер необходимо обработать изнутри всю обувь больного (и, желательно, обувь членов семьи) слабым раствором формальдегида. Обувь должна носиться по сезону, чрезмерно теплые или тесные туфли и ботинки могут спровоцировать развитие сквамозной эпидермофитии.
Нужно избегать ношения чужой обуви, посещения общественных бань, саун и бассейнов. Администрации подобных заведений также следует производить регулярную санитарную обработку полов, предметов мебели и принадлежностей для купания, выявлять среди рабочих (банщиков, тренеров в бассейне) больных с эпидермофитией. Крайне важна правильная гигиена ног: ежедневные ножные ванны (желательно с использованием хозяйственного мыла), замена носков или чулок. Если сквамозная эпидермофития возникла на фоне общего провоцирующего заболевания, его своевременная терапия будет способствовать излечению кожной патологии.
Микоз стоп, онихомикоз: оптимальная программа лечения
Под термином «микоз стоп» понимают микотическое поражение кожи и ногтей стоп любой природы. Как правило, микоз стоп вызывается дерматофитами: трихофитоном красным (Tr. rubrum), трихофитоном интердигитальным (Tr. interdigitale), эпидермофитоном паховым (E. floccosum). Частота поражения стоп, обусловленная различными дерматофитами, широко варьирует: 70—95% случаев приходится на Tr. rubrum, от 7 до 34% — на Tr. interdigitale и лишь 0,5—1,5% — на E. floccosum [1].
Клинически поражения протекают однотипно. Местом первичной локализации патогенного гриба служат, за редким исключением, межпальцевые складки; при прогрессировании микотического процесса поражение выходит за их пределы. Различают несколько клинических форм микоза стоп.
Стертая форма (выделена Л.Н.Машкиллейсоном) почти всегда служит началом микоза стоп. Клиническая картина скудная: отмечаются небольшое шелушение в межпальцевых складках (нередко — в одной), иногда мелкие поверхностные трещины. Ни шелушение, ни трещины не доставляют больному никаких беспокойств, поэтому стертая форма чаще выявляется при осмотре пациента врачом.
Сквамозная форма проявляется шелушением, преимущественно в межпальцевых складках и на боковых поверхностях подошв. Признаки воспаления обычно отсутствуют. Изредка присоединяется гиперемия кожи, сопровождающаяся зудом. Кожа подошв застойно гиперемирована и лихенифицирована; диффузно утолщенный роговой слой придает ей лаковый блеск; кожный рисунок усилен; поверхность сухая, покрыта (особенно в области кожных борозд) мелкими пластинчатыми чешуйками (рис. 1). Поражение может захватывать межпальцевые складки, пальцы, боковые и тыльные поверхности стопы; закономерно вовлечение в микотический процесс ногтей. Субъективно больной каких-либо беспокойств не испытывает. Данную форму предложено [2] обозначать как классическую форму руброфитии стоп.
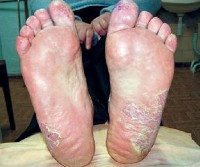
Гиперкератотическая форма проявляется сухими плоскими папулами и слегка лихенифицированными нуммулярными бляшками синюшно-красноватого цвета, расположенными обычно на сводах стоп. Поверхность высыпаний (особенно в центре), покрыта различной толщины наслоениями чешуек серовато-белого цвета; границы их резкие; по периферии — бордюр отслаивающегося эпидермиса; при внимательном осмотре можно заметить единичные пузырьки. Высыпания, сливаясь, образуют диффузные очаги крупных размеров, которые могут распространиться на всю подошву, боковые и тыльные поверхности стоп (рис. 2). При локализации на межпальцевых складках эфлоресценции могут занимать боковые и сгибательные поверхности пальцев, покрывающий их эпидермис приобретает белесоватый цвет. Наряду с такими шелушащимися очагами встречаются гиперкератотические образования по типу ограниченных или диффузных омозолелостей желтоватого цвета с трещинами на поверхности. Клиническая картина сходна с таковой при псориазе, тилотической экземе и роговых сифилидах. Субъективно отмечаются сухость кожи, умеренный зуд, иногда болезненность. Сквамозная и гиперкератотическая формы часто сочетаются (сквамозно-гиперкератотическая форма).
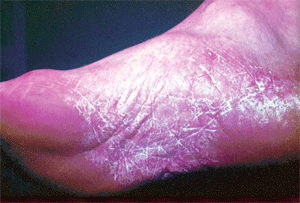 | 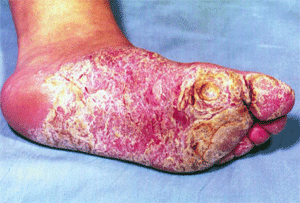 |
| Рис. 1. Сквамозная форма микоза стоп | Рис. 2. Гиперкератотическая форма микоза стоп |
Интертригинозная форма микоза стоп клинически сходна с банальной опрелостью (лат. intertrigo — «опрелость»). Чаще поражаются межпальцевые складки между III и IV, IV и V пальцами. Кожа складок насыщенно-красная, отечная, присоединяются мокнутие и мацерация, нередко — эрозии и довольно глубокие и болезненные трещины (рис. 3). От банальной опрелости интертригинозный микоз отличают округлые очертания, резкие границы и белесая бахромка по периферии отслаивающегося эпидермиса. Обнаружение мицелия при микроскопическом исследовании патологического материала помогает поставить окончательный диагноз. Субъективно отмечаются зуд, жжение, болезненность.
Дисгидротическая форма проявляется многочисленными пузырьками с толстой покрышкой. Преимущественная локализация — своды стоп. Высыпания могут захватывать обширные участки подошв, а также межпальцевые складки и кожу пальцев; сливаясь, они образуют крупные многокамерные пузыри, при вскрытии которых возникают влажные эрозии розово-красного цвета. Обычно пузырьки располагаются на неизмененной коже; при нарастании воспалительных явлений присоединяются гиперемия и отечность кожи, придавая этой разновидности микоза стоп сходство с острой дисгидротической экземой. При угасании воспаления в крупном очаге дисгидротического микоза на своде стопы формируются 3 зоны: центральная представлена гладкой кожей розово-красного цвета с синюшным оттенком и немногочисленными тонкими чешуйками, в средней зоне на гиперемированном и слегка отечном фоне превалируют многочисленные эрозии с отделением скудной серозной жидкости, а по периферии преобладают везикулы и многокамерные пузыри. Субъективно отмечается зуд.
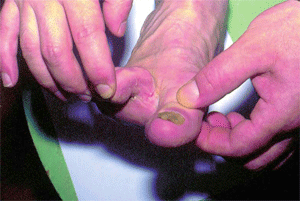 | 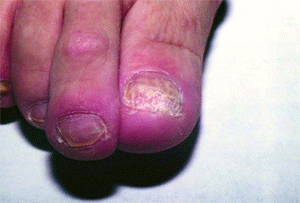 |
| Рис. 3. Интертригинозная форма микоза стоп | Рис. 4. Атрофическая форма онихомикоза |
Непременный спутник микоза стоп — поражение ногтей (онихомикоз). В отечественной микологии различают 3 типа онихомикоза: нормо-, гипер- и атрофический (онихолитический). В 1-м случае изменяется лишь окраска ногтей (в их латеральных отделах появляются пятна и полосы от белого до охряно-желтого цвета, постепенно весь ноготь меняет окраску, сохраняя блеск и неизмененную толщину), во 2-м присоединяется нарастающий подногтевой гиперкератоз (ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза, частично разрушается, особенно с боков; нередко больные испытывают боль при ходьбе). Для онихолитического типа заболевания характерны тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа; обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; проксимальная часть ногтя долго остается без существенных изменений (рис. 4).
В основу принятой за рубежом классификации онихомикоза положен топический критерий — локализация микотического процесса в ногте: дистальный онихомикоз с пахионихией или онихолизисом; латеральный с онихолизисом, гипертрофией или формированием поперечных борозд; проксимальный; тотальный. Кроме того, выделяют белый поверхностный онихомикоз (микотическая лейконихия), характеризующийся опалово-белыми пятнами у заднего валика ногтя, а затем — по всей его поверхности. Подобный онихомикоз типичен для ВИЧ-инфицированных. Поражение ногтей происходит не одновременно; у одного и того же больного возможны различные варианты онихомикоза (рис. 5, 6).
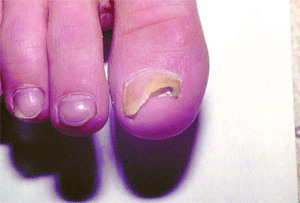 | 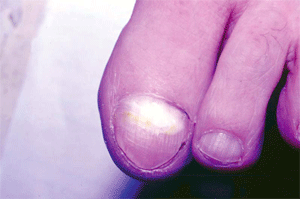 |
| Рис. 5. Дистально-латеральная форма онихомикоза | Рис. 6. Проксимальная форма онихомикоза |
Обострение экссудативного интертригинозного или дисгидротического микоза стоп способно привести (в зависимости от вида гриба) к острой эпидермофитии или острой руброфитии, которые можно рассматривать как проявления высокой сенсибилизации к грибам-возбудителям [3] и трактовать как острый микоз стоп. Заболевание начинается со стремительного прогрессирования экссудативного микоза, сочетающегося с гипертрофическим онихомикозом. Кожа стоп и голеней становится насыщенно гиперемированной и резко отечной; появляются обильные везикулы и пузыри с серозным и серозно-гнойным содержимым, вскрытие которых приводит к многочисленным эрозиям и эрозивным поверхностям; мацерация выходит за пределы межпальцевых складок, осложняется эрозиями и трещинами (рис. 7). Эритематозно-сквамозные пятна и папуловезикулезные высыпания распространяются по всему кожному покрову. Отмечаются высокая температура тела, двусторонний пахово-бедренный лимфаденит, лимфангиит, ульцерация; развиваются общая слабость, головная боль, недомогание, затруднение при ходьбе.
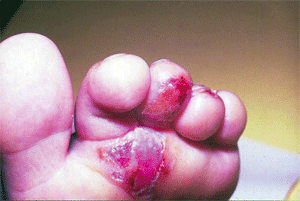
Рис. 7. Острая форма микоза стоп
Течение микоза стоп
Для микоза стоп характерно хроническое течение с частыми обострениями. Обострения и экссудативные клинические проявления присущи больным молодого и зрелого возраста, монотонное течение по «сухому типу» — пациентам пожилого и старческого возраста.
Микоз стоп у пожилых — обычно многолетний микотический процесс (заболевание, приобретенное еще в молодые годы, продолжается всю жизнь). Поражаются преимущественно подошвы и межпальцевые складки; их кожа розовато-синюшного цвета, сухая, покрыта мелкими чешуйками, особенно по бороздам. Поражение захватывает кожу пальцев, боковые (нередко — тыльные) поверхности стоп. На местах давления и трения при плохо пригнанной обуви значительно чаще, чем в молодом возрасте, возникают очаги гиперкератоза с трещинами (порой глубокими и болезненными, особенно в области пятки и ахиллова сухожилия). При микозе стоп у пожилых, особенно при руброфитии, наблюдаются множественные поражения ногтей, чаще протекающие по типу тотальной дистрофии. Этим обусловлен тот факт, что 40% больных онихомикозом — лица старше 65% лет [4].
При руброфитии (возбудитель — Tr. rubrum) поражение не всегда ограничивается пределами стоп.
Лечение микоза стоп нередко проводится в 2 этапа. Цель подготовительного этапа — регресс острого воспаления при интертригинозной и дисгидротической формах и удаление роговых наслоений при сквамозно-гиперкератотической. При обширной мацерации, обильном мокнутии и сплошных эрозивных поверхностях показаны теплые ножные ванны из слабого раствора перманганата калия и примочки из 2% раствора борной кислоты. Во время ванны следует осторожно (лучше пальцами) удалить мацерированный эпидермис и корки. Затем, осушив кожу стоп, на пораженные участки наносят крем (но не мазь!), содержащий кортикостероидные гормоны и антибиотики (экссудативный микоз богат кокковой флорой). Показаны в первую очередь кремы «Тридерм» (бетаметазона дипропионат, клотримазол, гентамицин), «Дипрогент» (бетаметазона дипропионат, гентамицин), «Целестодерм В с гарамицином» (бетаметазона валерат, гентамицин). При угасании острого воспаления (отторжение мацерированного эпидермиса, прекращение мокнутия, эпителизация эрозий) заканчивают прием ножных ванн, а перечисленные выше кремы заменяют мазями, содержащими те же компоненты и имеющими те же торговые названия. При тяжелом воспалении с обширными экссудативными проявлениями, включающими диффузную отечность стоп, назначают кортикостероидные гормоны внутрь [4]. Особенно это целесообразно, по нашему мнению, при наличии многочисленных и распространенных дерматофитидов. Наиболее эффективен дипроспан, оказывающий пролонгированное действие (бетаметазона дипропионат и бетаметазона динатрия фосфат; внутримышечно в дозе 1 мл — 1 ампула). При массе тела больного более 80 кг предпочтительно вводить двойную дозу (2 мл). Обычно остроту воспаления удается купировать 1—2 инъекциями.
При умеренном воспалении (скудное мокнутие, ограниченное эрозирование) необходимость в ножных ваннах отпадает; лечение можно начинать с применения кремов, а затем мазей. В пожилом и старческом возрасте подготовительный этап сводится к удалению роговых наслоений различными кератолитическими средствами. Так, 5—15% салициловый вазелин наносят на подошвы 1—2 раза в сутки (на ночь можно под вощаной бумагой) до полного удаления роговых масс. Более эффективна отслойка по Ариевичу (при необходимости — повторная): на подошвы (в стационаре — на 2 сут, а амбулаторно — на ночь в течение 4—5 сут) под компресс наносят мазь, содержащую салициловую (12,0), молочную (6,0) кислоту и вазелин (82,0). Хороший эффект дает молочно-салициловый коллодий (молочной и салициловой кислоты — по 10,0, коллодия — 80,0), которым смазывают подошвы утром и вечером в течение 6—8 дней, затем на ночь под компресс наносят 5% салициловый вазелин, после чего назначают ножные мыльно-содовые ванны; отслаивающийся эпидермис удаляют поскабливанием пемзой. Размягчение утолщенного (особенно при руброфитии) рогового слоя эпидермиса способствует проникновению в пораженные ткани наружных противогрибковых средств.
Лечение онихомикоза сопряжено с определенными трудностями, особенно у пожилых и престарелых больных, обремененных нередко различными заболеваниями. С этих позиций в первую очередь показан Ламизил®, обладающий очень высокой активностью против дерматофитов, хорошей переносимостью и минимальным риском развития побочных действий.
ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕПАРАТА ЛАМИЗИЛ ®
Помимо противогрибкового эффекта, местные формы Ламизила® оказывают антибактериальное и противовосполительное действие.
Особое внимание следует обратить на две формы препарата: Ламизил® Дермгель, который быстро впитывается в кожу, не оставляет жирных пятен, обладает охлаждающим и эпителизирующим эффектом, и Ламизил® спрей, наносить который можно, не касаясь пораженных грибковой инфекцией участков кожи.
При онихомикозе стоп и кистей Ламизил® применяют по 250 мг/сут в течение соответственно 12 и 6 нед. В ногтях и плазме крови препарат долгое время сохраняется в терапевтической концентрации после окончания его приема. Микологическое излечение наступает раньше, чем клиническое, так как Ламизил® диффундирует в ноготь из ногтевого ложа, вызывая гибель гриба; для клинического излечения при тотальном и проксимальном онихомикозе необходима полная смена ногтевой пластины, что занимает 12—18 мес на ногах и до 6 мес — на руках. Микологическое излечение непосредственно по окончании курса Ламизила® отмечается в 80% случаев, а через 6 мес эффект, постепенно нарастая, достигает 94% [6].
При лечении дерматофитий кожных покровов (ограниченные варианты) без поражения ногтей Ламизил® принимают по 1 таблетке в сутки в течение 2 нед. Препараты Ламизил® для наружного применения (крем, Дермгель, спрей) наносят на очаги поражения 1 раз в сутки в течение 7 дней, что обеспечивает терапевтический эффект. При генерализации дерматофитий кожи и поражении длинных волос (что, впрочем, при отсутствии поражения ногтей встречается редко) необходим пероральный прием Ламизила® по 250 мг/сут в течение не менее 4 нед. Стремясь добиться 100% излечения онихомикоза, мы составили терапевтическую программу, в основу которой легли результаты исследований, опубликованных в последние годы, а также нашего собственного многолетнего опыта лечения дерматофитий и, в частности, онихомикоза. Предлагаемая тактика включает следующие положения:
Подобная тактика позволяет усилить терапевтический эффект Ламизила®, сократить его побочные действия, своевременно выявить возможные отклонения в состоянии пациента и во всех случаях добиться успеха.
